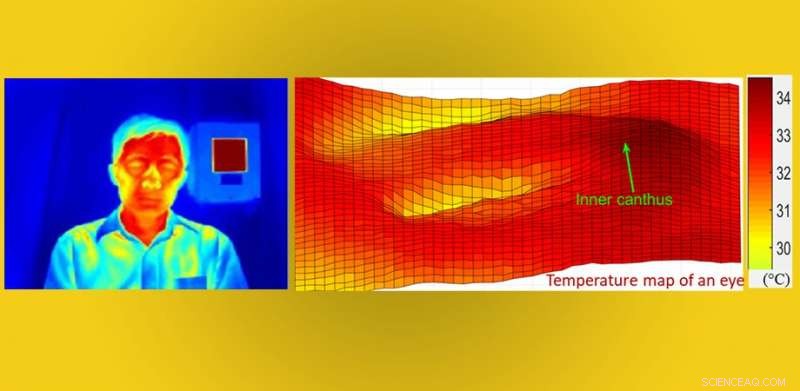
Imagen térmica del científico de la FDA Q. Wang, con mapa de temperatura de un ojo. Crédito Q. Wang.
La termografía ha sido un tema candente este año, debido a la necesidad de diagnósticos más rápidos para detectar y prevenir la propagación de COVID-19. Los termómetros infrarrojos sin contacto (NCIT) son actualmente una herramienta principal para la detección de fiebre, pero su uso generalizado ha sido propenso a la inexactitud. Una tecnología médica relacionada, termografía mediante termografías infrarrojas (IRT), permite mayores opciones para la estimación de temperatura con mayor precisión. Aunque es poco probable que el uso de la termografía como método de detección independiente de COVID-19 evite la propagación, La evidencia emergente y el consenso internacional sugieren que, de hecho, es posible usar los TRI de manera efectiva para detectar temperaturas corporales elevadas.
Un informe publicado en el Revista de óptica biomédica proporciona información sólida para optimizar la detección de fiebre basada en IRT. La investigación, realizado por Quanzeng Wang y colaboradores en el Centro de Dispositivos y Salud Radiológica de la Administración de Drogas y Alimentos de los Estados Unidos (FDA), evaluó el uso de TRI en condiciones estandarizadas. Examinaron los datos clínicos de más de 500 personas con diversidad demográfica, incluidos 47 sujetos con temperaturas orales elevadas (> 37,5 ° C), correlacionar las temperaturas faciales con las mediciones del termómetro oral debajo de la lengua. El equipo confirmó la utilidad de las normas internacionalmente reconocidas (ISO) para obtener resultados consistentemente precisos. e informó específicamente sobre la eficacia de los métodos ISO, incluidos los objetivos del área facial.
¿Cómo funcionan los IRT?
Irradiamos calor como energía infrarroja, que cambia a medida que nos calentamos. Los IRT son sistemas de cámaras que pueden detectar energía infrarroja, permitiéndonos "ver" las ondas infrarrojas. Estas lecturas se muestran como una distribución de temperatura bidimensional que se correlaciona con los niveles de temperatura en la fuente. Un rostro humano muestra típicamente temperaturas variables, más cálido donde las arterias más grandes están más cerca de la superficie de la piel, como el canto interno (las esquinas de los ojos donde residen los conductos lagrimales) y las sienes.
Optimización de IRT
Como cualquier tecnología, Los IRT están sujetos a variaciones fundamentales de dispositivo y rendimiento, que afectan la precisión general cuando se utilizan en la práctica médica. Para minimizar tales variaciones, Los investigadores de la FDA incorporaron las directrices ISO en sus experimentos (p. Ej., controlar las condiciones ambientales, requerir que las personas se aclimaten durante 15 minutos antes de la evaluación, etc.). Informaron un excelente rendimiento de la TRI con claras correlaciones entre las lecturas de la TRI y los datos de referencia de la temperatura oral.
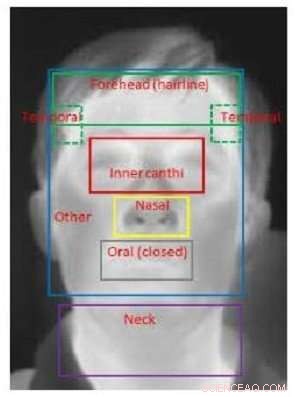
Imagen hermal del científico de la FDA Q. Wang que ilustra la delimitación de regiones para su análisis. Crédito:Q. Wang
Además de demostrar la eficacia de los métodos estandarizados para la detección de fiebre, Algunas ideas clave surgieron del análisis del equipo.
Una de las ideas más significativas fue que apuntar a la cara completa para la detección de temperatura dio como resultado una mayor precisión que apuntar de manera estricta al canthi interno, según lo recomendado por las directrices ISO. Esta información podría ser útil para establecer direcciones futuras con estos dispositivos, ya que la obtención de imágenes de rostro completo es mucho más fácil de implementar, ya que no requiere un software complejo de detección de rasgos faciales para identificar las regiones de los canthi internos. El siguiente mejor desempeño incluyó el área de canthi interno extendida que incluye, pero es más ancha que, las regiones de canthi interno recomendadas por las pautas de ISO. Al apuntar a las regiones de canthi estrechas, se obtuvo la tercera mejor precisión.
Los investigadores de la FDA calcularon una serie de niveles de corte para optimizar los valores de sensibilidad y especificidad de las lecturas de IRT. Aunque no existe un consenso uniforme sobre qué temperatura constituye una fiebre, una temperatura oral en el rango de 37.5 ° C a 38 ° C (99.5 ° F a 100.4 ° F) se usa más comúnmente en la profesión médica como el umbral. Los autores advierten que determinar una temperatura de corte adecuada para la detección de fiebre en el mundo real implica consideraciones complejas, como la tasa probable de falsos positivos o negativos, así como cuestiones como los tiempos de retraso, dotación de personal enfermedad asintomática, y costos relacionados para las agencias de salud.
Examen de detección de fiebre basado en IRT
Si se realiza de acuerdo con protocolos estandarizados para garantizar la precisión, La detección de fiebre basada en TRI puede identificar eficazmente a las personas con temperaturas corporales elevadas, incluidas fiebres de bajo grado (temperatura oral ≥37,5 ° C) asociadas con infecciones en etapa temprana y síntomas moderados. Según Zane Arp, Director de la División de Física Biomédica de la FDA, "Examen de detección de fiebre basado en IRT, especialmente en lo que respecta a abordar COVID-19, debe ser un elemento en un proceso de diagnóstico de múltiples capas que incluiría otras herramientas útiles. Cuando se usa en combinación con otros diagnósticos y exámenes médicos, es una herramienta mucho más útil para detectar a los que están enfermos ". Para COVID-19 en particular, la FDA ha publicado hojas informativas sobre el uso adecuado y las limitaciones de estos sistemas.
Dado el valor potencial de los TRI para el diagnóstico médico, es importante optimizar la detección de fiebre basada en IRT, sin embargo, queda mucho por aprender. Según Wang, el equipo de la FDA planea realizar más análisis para evaluar el impacto potencial de factores como la variabilidad ambiental y entre sujetos.