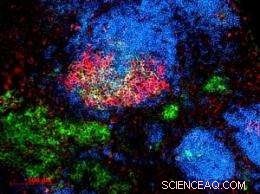
El azul muestra células B en reposo. El rojo muestra las células B activadas que se están "entrenando" para producir anticuerpos de alta calidad. El verde muestra células especializadas productoras de anticuerpos. (Haga clic en la imagen para ver la versión de alta resolución. Crédito:Emory University)
El becario postdoctoral Emory Sudhir Pai Kasturi, Doctor, creó partículas diminutas tachonadas con moléculas que se activan en receptores tipo Toll. Trabajó con su colega Niren Murthy, Doctor, profesor asociado en el Departamento de Ingeniería Biomédica Wallace H. Coulter en Georgia Tech y Emory University.
Los científicos de las vacunas dicen que su "Santo Grial" es estimular la inmunidad que dura toda la vida. Las vacunas virales vivas como las vacunas contra la viruela o la fiebre amarilla brindan una protección inmunológica que dura varias décadas. pero a pesar de su éxito, los científicos no han sabido cómo inducen una inmunidad tan duradera.
Los científicos del Centro de Vacunas de Emory han diseñado pequeñas nanopartículas que se asemejan a virus en tamaño y composición inmunológica y que inducen inmunidad de por vida en ratones. Diseñaron las partículas para imitar los efectos inmunoestimulantes de una de las vacunas más exitosas jamás desarrolladas:la vacuna contra la fiebre amarilla. Las partículas, hecho de polímeros biodegradables, tienen componentes que activan dos partes diferentes del sistema inmunológico innato y pueden usarse indistintamente con material de muchas bacterias o virus diferentes.
Los resultados se describen en la edición de esta semana de Naturaleza .
“Estos resultados abordan un enigma de larga data en vacunología:¿cómo las vacunas exitosas inducen una inmunidad duradera?” Dice el autor principal Bali Pulendran, Doctor, Charles Howard Candler, profesor de patología y medicina de laboratorio en la Facultad de Medicina de la Universidad de Emory e investigador del Centro Nacional de Investigación de Primates Yerkes.
“Estas partículas podrían proporcionar una forma instantánea de estirar los escasos suministros cuando el acceso al material viral es limitado, como una gripe pandémica o durante una infección emergente. Además, hay muchas enfermedades, como el VIH, malaria, tuberculosis y dengue, que aún carecen de vacunas eficaces, donde anticipamos que este tipo de potenciador de la inmunidad podría desempeñar un papel ".
Una inyección de la vacuna viral viva contra la fiebre amarilla, desarrollado en la década de 1930 por el premio Nobel Max Theiler, puede proteger contra las formas del virus que causan enfermedades durante décadas. Pulendran y sus colegas han estado investigando cómo responden los humanos a la vacuna contra la fiebre amarilla, con la esperanza de imitarlo.
Muchos años atrás, establecieron que la vacuna contra la fiebre amarilla estimulaba múltiples receptores tipo Toll (TLR) en el sistema inmunológico innato. Los TLR están presentes en insectos y mamíferos, pájaros y peces. Son moléculas expresadas por células que pueden detectar fragmentos de virus, bacterias y parásitos y pueden activar el sistema inmunológico. El grupo de Pulendran demostró que el sistema inmunológico detectó la vacuna contra la fiebre amarilla a través de múltiples TLR, y que esto era necesario para la inmunidad inducida por la vacuna.
"Los TLR son como el sexto sentido de nuestro cuerpo, porque tienen una capacidad exquisita para detectar virus y bacterias, y transmitir esta información para estimular la respuesta inmune, ”Dice Pulendran. “Descubrimos que para obtener la mejor respuesta inmune, necesita conectar más de un tipo de receptor tipo Toll. Nuestro objetivo era crear una partícula sintética que logre esta tarea ”.
El becario postdoctoral Emory Sudhir Pai Kasturi, Doctor, creó partículas diminutas tachonadas con moléculas que se activan en receptores tipo Toll. Trabajó con su colega Niren Murthy, Doctor, profesor asociado en el Departamento de Ingeniería Biomédica Wallace H. Coulter en Georgia Tech y Emory University.
“Estamos muy entusiasmados con la construcción de esta plataforma para diseñar vacunas mejoradas para enfermedades infecciosas existentes y emergentes”, dice Kasturi, el autor principal que trabaja en el laboratorio de Pulendran en el Centro de Vacunas de Emory. Uno de los componentes de las partículas es MPL (monofosforil lípido A), un componente de las paredes celulares bacterianas, y el otro es imiquimod, una sustancia química que imita los efectos del ARN viral. Las partículas están hechas de PLGA, poli (ácido láctico), co‑ (ácido glicólico), un polímero sintético que se usa para injertos y suturas biodegradables.
Los tres componentes están aprobados por la FDA para uso humano individualmente. Durante varias décadas, el único aditivo para vacunas aprobado por la FDA fue el alumbre, hasta que se aprobó una vacuna contra el cáncer de cuello uterino que contiene MPL en 2009. Debido a las diferencias del sistema inmunológico entre ratones y monos, los científicos reemplazaron el imiquimod con el químico relacionado resiquimod para experimentos con monos.
En ratones, las partículas pueden estimular la producción de anticuerpos contra las proteínas del virus de la gripe o la bacteria del ántrax en varios órdenes de magnitud más eficazmente que el alumbre, los autores encontraron. Además, las células inmunes persisten en los ganglios linfáticos durante al menos 18 meses, casi la vida de un ratón. En experimentos con monos, las nanopartículas con proteína viral podrían inducir respuestas robustas superiores a cinco veces la respuesta inducida por una dosis de la misma proteína viral administrada por sí misma, sin las nanopartículas.